Autor:
Monica Porter
Loomise Kuupäev:
18 Märts 2021
Värskenduse Kuupäev:
1 Juuli 2024

Sisu
Makulaarne degeneratsioon või vanusega seotud maakula degeneratsioon (AMD) on 60-aastaste ja vanemate inimeste peamine nägemiskaotuse põhjus. See on valutu seisund, mis mõjutab makulat - võrkkesta osa, mis on koondunud visuaalsesse keskkonda. Kollane punkt on ka see osa, mis aitab teil lugeda, autoga sõita, inimeste nägusid ja muid pilte ära tunda. Kuigi kollatähni degeneratsiooni pole praegu võimalik ravida, saate selle mõju leevendada elustiili muutmise, silmahoolduse ja muude ennetavate meetmete abil.
Sammud
1. osa 5-st: haiguse mõistmine
Lisateave AMD etappide kohta. Teie silmaarst määrab AMD staadiumi, lähtudes teie silma drunseeritud kogusest. Drunsen on võrkkestas kogunevad kollased või valged hoiused.
- Varajane staadium: drusen on umbes keskmise suurusega kuni juuste läbimõõduga ega kaota nägemist.
- Keskmine etapp: drusen on suurte mõõtmetega ja / või pigmentatsiooni muutustega; Tavaliselt nägemist ei kaota.
- Hiline etapp: sellel etapil on kaks vormi:
- Kuiv maakula degeneratsioon: makula fotoretseptorid on kahjustatud. Silmad ei saa valguse abil ajusse pilte edastada. Võite järk-järgult välja töötada rünnaku ja kaotada nägemise.
- Makulaarse märgade degeneratsioon: selle seisundi põhjustab veresoonte ebanormaalne kasv, järk-järgult paistes ja purunenud veresooned. Vedelik koguneb makula sisse ja alla ning muudab nägemist. Haigus areneb kiiremini kui kuiv makula degeneratsioon.

Mõistke "kuiva" makulaarse degeneratsiooni arengut. Kuiv makuladegeneratsioon toimub võrkkesta rakkude degeneratsiooni tõttu. Seisund, et rakud degenereeruvad või surevad, lisaks vedeliku puudumine, on põhjus, miks haigust nimetatakse "kuivaks" makulaarse degeneratsiooniks. Neid rakke nimetatakse ka fotoretseptoriteks, mis on rakud, mis kasutavad võrkkesta sisenevat valgust, et aidata ajul visuaalse organi eest vastutava koore kaudu pilte mõista. Põhimõtteliselt aitavad valgustundlikud alad meil mõista, mida me vaatame.- Vananedes viib druleniks nimetatud rasvade ladestumine makulasse degeneratsiooni. Silmauuringu käigus tuvastatakse makulal druseni kogunemine kollaste täppidena. AMD ei põhjusta täielikku pimedaksjäämist, kuid see piirab oluliselt keskset nägemisala.
- "Kuiv" kollatähni degeneratsioon on tavalisem kui "märg" vorm. Kuival makula degeneratsioonil on järgmised tunnused ja sümptomid:
- Hägune prinditava pildi pilt.
- Vajad lugemisel rohkem valgust.
- Pimedas on raske näha.
- Nägusid on raske ära tunda.
- Keskne visuaalne ala on oluliselt kitsenenud.
- Pimedad kohad on silmist selgelt nähtavad.
- Järk-järgult vähenenud nägemine.
- Segased geomeetrilised kujutised või natüürmordid.

Teadke makulaarse degeneratsiooni "märja" kohta. See AMD vorm tekib siis, kui makula all kasvavad ebanormaalsed veresooned. Suurema maakula suuruse tõttu võivad veresooned vedelikku ja verd lekkida võrkkesta ja makulasse; harvadel juhtudel võrkkesta ja makula täielik perforatsioon. Makulaarne märgade degeneratsioon on haruldasem kui kuiv vorm ja see on tõsisem silmahaigus, mis võib põhjustada pimedaksjäämist. Makulaarse märgade degeneratsiooni põhjus pole teada, kuid paljud uuringud on näidanud vananedes haiguse tekkimise riskifaktoreid. Märgid ja sümptomid hõlmavad järgmist:- Vaadake jooni lainelise kujuga.
- Pimeala välimus.
- Nägemise kaotus keskpiirkonnas.
- Kaotage kiiresti nägemine.
- Valuta.
- Veresoontes tekivad armid, mis viivitamatu ravi puudumisel võivad põhjustada püsiva nägemise kaotuse.
2. osa 5-st: teadke haiguse tekkimise riski

Teadlikkus vananemisprotsessist. Makulaarne degeneratsioon on vanusega seotud haigus. AMD tekkimise oht suureneb vanusega. Vähemalt kolmandikul üle 75-aastastest eakatest on mingil määral AMD.
Saage aru, et geneetikal on oluline roll. Kui teil on üks vanematest või mõlemal on AMD, on teil 60-aastaseks saades ka suurem tõenäosus AMD tekkeks. Ärge unustage siiski, et geneetilised tegurid pole kõik ja tähtis on, kuidas iseenda eest hoolitseda. võrdselt oluline.
- Üldiselt on AMD tekkeks suurem risk naistel ja valgetel.
Tean, et suitsetama on kõrge riskitegur. Suitsetajatel on selle seisundi tekkimise oht suurenenud. Arvukad uuringud on näidanud seost suitsetamise ja makulaarse degeneratsiooni vahel. Tubakasuits kahjustab ka võrkkesta.
- Kui olete suitsetaja (eriti naised või valged), peaksite otsima makulaarse degeneratsiooni, isegi kui sümptomid ei ilmu.
Jälgige terviseseisundit. Teie üldine heaolu võib viidata AMD tekkimise riskifaktorile. Kõrge vererõhu või diabeediga inimestel on suur risk.
- Isegi diabeedita, kuid kõrge süsivesikusisaldusega dieedil, kellel on kõrge glükeemiline indeks, kipuvad vananedes välja arenema kollatähni degeneratsioon. Pidage meeles, et võrkkesta veresoontest voolav veri on märg kollatähni degeneratsioon. See on hullem, kui arterid blokeeruvad naastude kogunemise tõttu.
Mõelge oma ümbrusele. Kui tihti puutute kokku fluorestseeruva valgusega? Arvatakse, et fluorestseeruva valguse ultraviolettvalgus suurendab silmahaiguste riski. Lisaks võib riskitase tõusta, kui elate päikeselises piirkonnas ja teie silmad on sageli päikese käes. reklaam
3. osa 5-st: meditsiinilise abi saamine
Minge silmaarsti juurde. Silmaarst diagnoosib haiguse rutiinsete silmaeksamite käigus. Arst kasutab silmatilkade laiendamiseks silmatilku. Kuiva makulaarse degeneratsiooni korral saab arst uuringu käigus druseni hõlpsasti tuvastada.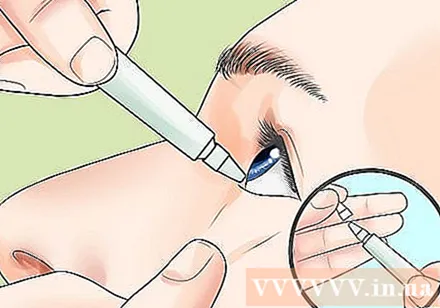
Testige silmi Amsleri ruudustikuga (Amsleri ruudustik). Teil palutakse vaadata Amsleri ruudustikku, diagrammi taolist tabelit. Kui näete mõnda lainelist joont, võib teil olla makula degeneratsioon. Sümptomite kontrollimiseks võite printida Amsleri ruudustiku pimeduse vältimise veebisaidilt ja järgida neid juhiseid:
- Asetage diagramm vaatevälja, silmast 61 cm kaugusele.
- Pange ette lugemisprillid ja katke üks silm käega.
- Keskenduge ühe minuti keskpunktile, korrates samme teise silmaga.
- Kui mõni joon tundub laineline, peate viivitamatult ühendust võtma silmahoolduse spetsialistiga.
Silma angiogrammi kohta küsige silmaarstilt. Selle protseduuri läbiviimiseks süstitakse teie käe veeni värv. Seejärel võetakse värv, kui värv liigub võrkkesta veenides ülespoole. Selle meetodiga saab tuvastada lekke, mis on makulaarse märgade degeneratsiooni tunnuseks.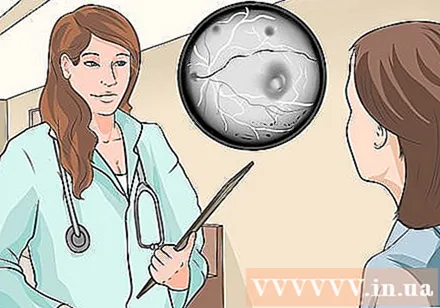
- 8–12 sekundit pärast süstimist peaks värv nägemisnärvil olema.
- 11-18 sekundit pärast süstimist peaks värvaine olema võrkkesta piirkonnas.
Optiline tomograafia (ÜMT). See meetod kasutab valguslaineid võrkkesta mitme kihi vaatamiseks. Selle testiga saab hinnata võrkkesta paksust, võrkkesta kihtide struktuuri ja võrkkesta kõiki kõrvalekaldeid, näiteks vedelikku, verd või uusi veresooni, kui neid on.
- Enne ÜMT skaneerimist võib teil silma laienenud õpilased olla, kuigi tõenäoliselt toimib ka ÜMT laienemata õpilase kaudu.
- Järgmisena asetate oma lõua lõuatugedele, et hoida oma pead kindlalt ja passiivselt.
- Silma paistab valguskiir.
- Valguslaineid kasutades saab selle meetodiga eluskoe tuvastada sekundite jooksul ja valutult.
Kaaluge VEGF-vastaste ainete süstimist. Vaskulaarne endoteeli kasvufaktor (VEGF) on peamine kemikaal, mis põhjustab veresoonte ebanormaalset kasvu. Kui seda kemikaali inhibeeritakse antiangiogeenide kaudu, mida nimetatakse ka antiangiogeenideks, võib veresoonte kasvu pärssida. Teie arst teeb kindlaks, kas see valik sobib teile.
- Bevatsizumab on uus populaarne veresoonte vastane aine. Tavaline annus on 1,25–2,5 milligrammi ravimi süstimine silma klaaskeha õõnsusse. Tavaliselt süstitakse seda ravimit iga 4 nädala järel üks kord 4–6 nädala jooksul. Teiste ravimite, nagu ranibizumabi, annus on 0,5 mg ja Aflibercept 2 mg.
- Protseduur viiakse läbi valu leevendamiseks väga peene nõela ja lokaalanesteetikumi abil. Üldiselt peaks kogu protseduur olema valutu ja ainult veidi ebamugav.
- Kõrvaltoimete hulka võivad kuuluda suurenenud rõhk silmas, infektsioon, verejooks ja läätse kahjustus.
- Nägemine peaks olema aasta jooksul parem, paranemist on märgata kahe nädala pärast ja haripunkt saavutatakse tavaliselt kolmandal kuul pärast kolmandat süsti.
Avastage fotodünaamiline teraapia (PDT). See on valgusravi ja ravim veresoonte kasvu peatamiseks. See teraapia võib olla efektiivne ainult märja makulaarse degeneratsiooni ravimisel.
- See on ühe külastusega kaheastmeline protseduur. Aine nimega verteporfiin või visudüün süstitakse veeni. See ravim pärsib makulaarse degeneratsiooni korral tekkivat veresoonte kasvu ja seda võetakse 15 minutit enne fotodünaamilist ravi.
- Seejärel paistab silma õige lainepikkusega valgus, mis keskendub ebanormaalsetele veresoontele. Valgus aktiveerib varem süstitud verteporfiini lekkivate veresoonte blokeerimiseks.
- Valgust reguleeritakse sobiva lainepikkusega, välistades armekoe nägemise halvenemist põhjustava riski.
- Küsige oma arstilt, kas see meetod on teie jaoks ohutu. Anti-VEGF on praegu esimese valiku standardne ravi ja PDT-d kasutatakse mõnikord koos Anti-VEGF-iga.
Tõsiste sümptomite ilmnemisel pöörduge viivitamatult arsti poole. Pöörduge lähimasse kiirabiasutusse või pöörduge kohe silmaarsti poole, kui teil tekib ravi ajal äkiline peavalu, nägemishäired või mõni seletamatu valu. reklaam
4. osa 5-st: nägemisabivahendite kasutamine
Kasutage luupi. Makulaarse degeneratsiooni korral on keskne nägemisala kõige rohkem mõjutatud, samas kui perifeerne nägemisala jääb mõnevõrra mõjutamata. Seetõttu saavad makulaarse degeneratsiooniga inimesed ikkagi oma perifeerset nägemist kompenseerida. Suurendusklaas suurendab esemeid, aidates patsiendil selgemini näha.
- Luubi suurendus on 1,5 kuni 20 korda. Tänu kompaktsele suurusele saate oma luubi hõlpsalt kaasa võtta. Paljud kokkupandavad tüübid on saadaval tasku suuruses.
- Proovige aluse suurendusklaasi. Nende suurendus on tavaliselt 2 kuni 20 korda ja need võivad olla püstised, nii et te ei pea oma käest kinni hoidma. Seda tüüpi luup on käevärinaga patsientidele väga kasulik. Mõnel suurendusklaasil on lisavalgustitega alus kasutamiseks hämaras.
Kasutage monokulaarset või teleskoopi. Selle seadme suurendus on 2,5–10 korda ja see on pika vaatega kasulik.
Kasutage binoklit. Sellel seadmel on sama tüüpi suurendus kui teleskoobil ja objektide nägemiseks võite kasutada mõlemat silma.
Kasutage luupi. Seda tüüpi luup kinnitatakse patsiendi prillide külge ja aitab kaugele näha. Prillide suurendusklaas võimaldab patsiendil vahetada kaug- ja teleskoobi vaatevälja vahel. Tavaliseks vaatamiseks on olemas ka prillid.
- Need prillid töötavad sarnaselt bifokaalidega.
- Need prillid tunneb ära ja määrab nägemisterapeut.
Kasutage teleri luupi. See on teleriga kaamera, millel on tugijalg, mis suurendab kirjutatut videoekraanil. Seda tüüpi luupi saate kasutada mitmesuguste ülesannete täitmiseks, näiteks fotode lugemiseks, kirjutamiseks ja vaatamiseks. Mõni seade võib teavet isegi alla tõmmata või esile tõsta. Seda tüüpi seadmeid saab kasutada koos arvutiga.
Heli tegemiseks kasutage lugejat. See masin loeb trükitud teksti valjult ette.
- Kasutage oma personaalarvuti lugejaks muutmist tarkvara tarkvara OCR (Character tuvastamine) abil. ,
Lisateave imavate läätsede kohta. Need läätsed absorbeerivad silmade kaudu levivat valgust, aidates vähendada pimestamist ja kahjulikke ultraviolettkiiri.
- Need läätsed saavad vahetada heledate ja tumedate alade vahel.
- Neid läätsesid saab kasutada retseptiprillidel.
5. osa 5-st: silmahooldus
Hankige regulaarselt silmaeksameid. Ehkki vanusetegurite tõttu pole seda võimalik vältida, saab makulaarse degeneratsiooni varakult tuvastada ja seda saab regulaarselt regulaarselt teha silmauuringutega. Makulaarse degeneratsiooni varajane avastamine võib aidata nägemise kaotust aeglustada.
- Alates 40-aastasest peaksite läbima tavapärased silmaeksamid vähemalt iga kuue kuu tagant või vastavalt silmaarsti soovitusele.
Spetsiaalsete silmaeksamite kohta küsige oma arstilt. Peaksite laskma oma silmaarstil teha silmaeksameid, et tuvastada drunsen, teie veresoonte kahjustused, võrkkesta pigmentatsiooni muutused ja nägemishäired. Mõned testid, mis tuvastavad nägemishäireid, on:
- Nägemisteravuse test: Selles testis kasutatakse graafikuid, et kontrollida nägemist eemalt.
- Amsleri ruudustik: seda tüüpi test kontrollib tsentraalseid nägemishäireid, näidates patsiendile, kas jooned on sirged või lainelised. Kui jooned on lainelised, võib inimesel olla kollatähni degeneratsioon.
- Laiendatud silmaeksam: selle testi käigus laienevad silma pupillid, nii et arst vaatab kahjustuse hindamiseks nägemisnärvi ja võrkkesta. Teie arst kontrollib ka võrkkesta pigmentatsioonimuutusi. Võrkkestas ilmuvad pigmendid viitavad halvale valguse vastuvõtule.
- Võrkkesta fluorestsentsangiograafia: selle uuringu käigus hinnatakse silma artereid lekkivate veresoonte tuvastamiseks. Arst süstib patsiendi käsivarre veeni värvi.
- Optiline tomograafia: eksam tehakse pärast õpilase laienemist. Seejärel kasutatakse infrapunavalgust võrkkesta skaneerimiseks, mille kaudu saab arst tuvastada kahjustatud alad.
Vältige suitsetamist. Lisaks muudele tervisele kahjulikele mõjudele viib suitsetamine ka maakula degeneratsiooni. Plasti suitsetamine võib stimuleerida druseni (silma kogunevate jääkainete) teket. Lisaks sisaldab tubakas ka kofeiini, mida peetakse vererõhku tõstvaks stimulandiks. Võrkkesta ja makula all olevad veresooned võivad kõrge vererõhu korral kergesti puruneda.
- Suitsetajatel on makula degeneratsioon kaks korda suurem kui mittesuitsetajatel. Tubakas on kahjulik teile, teie silmadele ja teistele keha organitele ning isegi ümbritsevatele.
- Isegi kui suitsetamisest loobute, võivad mõjud püsida paar aastat. Pidage seda ettekäändeks suitsetamisest loobumise teekonna alustamiseks nii vara kui võimalik.
Võtke kontrolli olemasolevate seisundite, näiteks kõrge vererõhu üle. Võtke ravimeid, käige regulaarselt tervisekontrollis ja muutke elustiili vastavalt oma tervislikule seisundile.
- Näiteks kui teil on kõrge vererõhk ja teil diagnoositakse makula märg degeneratsioon, on teie silma kahjustatud veresoontel raskusi kõrgenenud vererõhust taastumisega. See võib suurendada veresoonte rebenemise ohtu, mis põhjustab rohkem vereleket.
Treeni regulaarselt. Füüsilisel treeningul on palju kasu tervisele, sealhulgas silmade tervisele. Druseni moodustumist seostatakse kõrge kolesterooli ja rasva sisaldusega. Liikumine võib rasva põletada ja halva kolesterooli välistada, vältides nende jäätmete kogunemist.
- Trenni on soovitatav teha vähemalt kolm korda nädalas. Keskenduge aeroobsetele harjutustele, mis aitavad teil higistada ja rasva põletada.
Lisage vitamiine. Silmad puutuvad pidevalt kokku päikesevalguse intensiivsete ultraviolettkiirtega (UV) ja sudu saasteainetega. Sagedane kokkupuude kahjulike teguritega põhjustab oksüdatiivseid kahjustusi. Oksüdeerunud silmarakud võivad põhjustada kollatähni degeneratsiooni ja muid silmahaigusi.Selle protsessi vastu võitlemiseks peate sööma antioksüdantide rikkaid toite. Kõige tavalisemad antioksüdandid on C-vitamiin, E-vitamiin, tsink, luteiin ja vask.
- C-vitamiin: C-vitamiini soovitatav päevane annus on 500 milligrammi. Head C-vitamiini allikad on: brokkoli, cantaloupe, lillkapsas, guajaav, paprika, viinamarjad, apelsinid, marjad, litšid ja kõrvits.
- E-vitamiin: E-vitamiini soovitatav päevane annus on 400 milligrammi. Heade E-vitamiini allikate hulka kuuluvad: mandlid, päevalilleseemned, nisuembrüod, spinat, maapähklivõi, kaelarohelised, avokaado, mangod, sarapuupähklid ja vikerkaarraps.
- Tsink: tsingi soovitatav päevane annus on 25 milligrammi. Head tsingiallikad on: lahja veiseliha, nahata kana, lahja lambaliha, kõrvitsaseemned, jogurt, sojaoad, maapähklid, kaunviljad, päevalillevõi, pekaanipähklid, lehtkapsas, köögiviljad. Spinat, peedilehed, salat, spargel, okra, koriander, kress, hurma ja rohelised oad.
- Vask, luteiin ja zeaksantiin: võrkkestas ja läätses leidub nii luteiini kui ka zeaksantiini. Need on looduslikud antioksüdandid, aidates neelata päikeselt kahjulikke UV-kiirte. Mõlemat ainet leidub rohelistes lehtköögiviljades.
- Lisage 2 mg vaske päevas.
- Saate 10 mg luteiini päevas.
- Saate 2 mg zeaksantiini päevas.
Vähendage beetakaroteeni kogust. Uuringud on näidanud, et beetakaroteen võib suurendada kopsuvähi riski, eriti kui patsient on suitsetaja. Uuring näitas ka, et beetakaroteen oli AMD progresseerumise pidurdamisel ebaefektiivne. Praegu koostavad arstid sageli loetelu toidulisanditest, mis ei sisalda beetakaroteeni.
Kasutage silmakaitset, sealhulgas päikeseprille. Päikese kõrge UV-kiirgus võib silmi kahjustada ja makulaarse degeneratsiooni arengule kaasa aidata. Parimate tulemuste saavutamiseks kandke päikeseprille, mis tagavad UV- ja sinise valguse kaitse.
Mõne tegevusega olge ettevaatlik. Mõned tegevused on esmapilgul vaid igapäevased ülesanded, kuid nüüd peate tegema ettevaatusega. Sõltuvalt sellest, kas teie nägemine on raske või kerge, peate võib-olla paluma mõne sõbra, pereliikme või hooldaja käest abi. Paljudes olukordades on parem paluda kelleltki abi, mitte tegutseda, mõtlemata potentsiaalselt kahjulikele tagajärgedele. Olge järgmistes tegevustes osalemisel ettevaatlik:
- Autojuht
- Jalgrattaga sõitma
- Raskete masinate käitamine
Teabe mõistmine. Makulaarse degeneratsiooni korral võib tunduda, et teie elu on järsku kontrolli alt väljas. Kuid silmaarsti hoolitsusel on mõned asjad, mida saate teha ka oma seisundi juhtimiseks. Teabe leidmine on parim viis haigusest aru saamiseks ja ravirežiimist kinni pidamiseks. Võite alustada AMD, ravivõimaluste ja uue tehnoloogia uurimisega, mis aitavad teie silmi taastada. reklaam
Hoiatus
- Makulaarse degeneratsiooni levinumad riskifaktorid on vanus, perekonna ajalugu, rass, kehakaal ja muude haiguste progresseerumine.